بیهوشی و بی حسی ، نداشتن احساس درد هنگام جراحی یا موقع تشخیص بیماری های دردناك است كه معمولاً به وسیله داروهای مختلف ایجاد می شود .
بیهوشی و بی حسی ، نداشتن احساس درد هنگام جراحی یا موقع تشخیص بیماری های دردناك است كه معمولاً به وسیله داروهای مختلف ایجاد می شود .
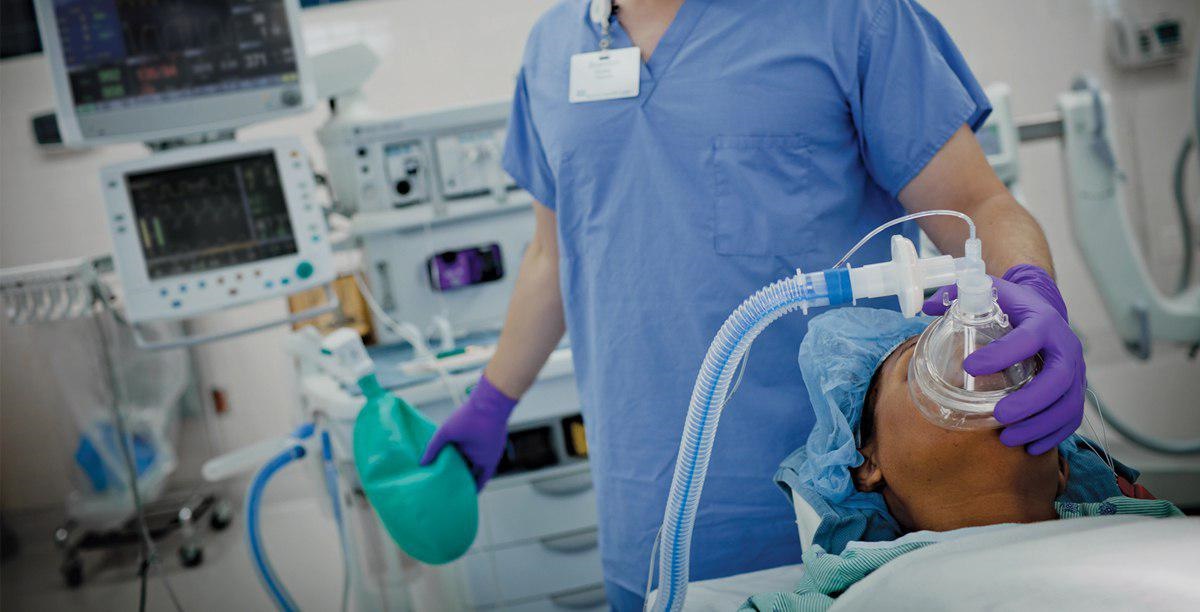
بیهوشی عمومی برای جراحیهای بزرگ به كار می رود . معمولاً قبل از شروع آن به بیمار پیش دارو داده می شود تا آرام بگیرد و به خواب رود . در اتاق عمل ، پزشك متخصص بیهوشی از روش داخل وریدی یا استنشاقی برای بیهوش نمودن بیمار استفاده می كند .
در این روش ، نخست داروهای بیهوشی از راه لوله ی باریكی به نام " انژیوكت " كه در سیاهرگی در بازو یا دست قرار داده شده است، به جریان خون تزریق می شود .
در شیوه استنشاقی ، بیمار گاز بیهوش كننده را از طریق ماسك صورت تنفس می كند و ریه ها گاز بیهوشی را به جریان خون منتقل می كنند .
پس از القای بیهوشی ، برقراری تنفس معمولاً به وسیله لوله ای كه به آرامی از راه دهان به نای وارد می شود صورت می پذیرد .
در لحظات ابتدایی دریافت دارو یا گاز بیهوشی ، صداها بلندتر شنیده می شود و به تدریج با افزایش مقدار داروی بیهوشی در مغز ، سرگیجه ، خواب آلودگی و بلافاصله بیهوشی كامل حادث می شود.
در مدت جراحی ، متخصص بیهوشی ممكن است داروها را تجدید كند یا داروهای دیگری برای ادامه بیهوشی و بی دردی به بیمار بدهد .
در حین بیهوشی فعالیت های بدن كـُند می شود و تنفس در دستگاه بیهوشی برقرار می شود. بجزعمق بیهوشی ، ضربان قلب، دمای بدن و فشارخون كه علائم حیاتی هستند توسط متخصص بیهوشی به طور مداوم ، تا وقتی كه جراحی به اتمام برسد ، بررسی می شود .
در بی حسی موضعی ، متخصص بیهوشی ، داروی بی حسی را به موضع مناسب تزریق می نماید . البته این داروها به صورت پماد، كرم ، قطره یا اسپری نیز وجود دارند كه در موارد لازم استفاده می شوند .
در بی حسی منطقه ای داروی بی حس كننده ، یا در اطراف مایع نخاع كمری تزریق می شود كه در این حالت بسته به وضعیت بیمار تمام نیمه ی پایین بدن یا فقط یك طرف بدن بی حس می شود ؛ یا این كه دارو در فضای مجاور پوشش طناب عصبی تزریق می شود ، در این حالت پیام درد از نیمه ی پایینی بدن ارسال نمی شود ولی در عین حال بیمار می تواند حركت نماید . در بی حسی موضعی و منطقه ای معمولاً داروی آرام بخشی نیز به بیمار داده می شود .
آماده شدن برای بیهوشی همیشه مستلزم انجام دادن آزمایش هایی ویژه با توجه به سن و جنس بیمار و همچنین مصاحبه پیش از بیهوشی است . بیمار معمولاً روز قبل از عمل با متخصص بیهوشی خود ملاقات می كند و می تواند حتی درباره انتخاب داروی بیهوشی یا بی حسی خود با او مشورت نماید . پزشك درباره بیماری های جسمی حاد یا مزمن مثل سرماخوردگی یا بیماری قلبی و دیابت ، داروهایی كه بیمار مصرف می نماید ، حساسیت ها، سابقه بیهوشی و مصرف الكل ، سیگار یا مواد مخدر سؤال می كند ، آنچه كه فرد به گروه پزشكی می گوید محرمانه است و برای سلامتی بیمار لازم است پس باید صادقانه جواب داده شود.
بیمار باید پیش از مراجعه به بیمارستان برای عمل جراحی دقت كند كه اشیاء گران قیمت را در منزل بگذارد. برای عینك ، لنز یا دندان مصنوعی خود قاب همراه داشته باشد و قبل از رفتن به اطاق عمل آنها را خارج نماید . همچنین به دستور ننوشیدن و نخوردن یا نكشیدن چیزی در مدتی مشخص ، معمولاً ۱۰ ساعت پیش از عمل جراحی ، حتماً عمل كند . در غیر این صورت ممكن است با استفراغ درهنگام عمل یا بعد از آن به علت ورود غذا یا مایعات هضم نشده به ریه ها دچار خفگی شود . پس از انجام جراحی ، بیمار به بخش هوش آوری یا "ریكاوری" برده می شود و آنجا تا زمانی كه اثر داروهای بیهوشی برطرف شود می ماند .
شنوایی معمولاً نخستین حسی است كه بر می گردد . متخصص بیهوشی در این بخش نیز علائم حیاتی و مراحل به هوش آمدن بیمار را تحت نظر دارد . بیمار ممكن است در این مدت دچار عوارض جانبی ناشی از بیهوشی شود، تهوع ، تشنگی ، لرز، نفخ ، گلو درد ا زعوارض بیهوشی عمومی ، و بی حسی و مورمور شدن، تهوع و درد پشت از عوارض بی حسی منطقه ای یا موضعی است .
بیمار پس از خروج از بخش ریكاوری ، به بخش مربوطه خود فرستاده می شود. اگر قرار است همان روز به خانه بازگردد اعمالی وجود دارند كه باید برای احتیاط دست كم تا ۲۴ ساعت از آنها خودداری نماید . رانندگی ، كار با ماشین آلات ، گرفتن تصمیم های مهم ، مصرف دارو بدون مشورت با پزشك و مصرف الكل از جمله ی این اعمال هستند . بیمار می تواند در صورت بروز نگرانی یا داشتن هر سؤال با بیمارستان یا پزشك خود تماس بگیرد .
نحوه عملکرد بیهوش کننده ها
مواد بیهوش کننده داروهائی هستند که سبب ایجاد بی دردی، از بین رفتن هوشیاری، شل شدن عضلات و فعالیت رفلکسی شده و این عمل را با تضعیف سیستم اعصاب مرکزی به طور غیر انتخابی و برگشت پذیر انجام میدهند.
● دید کلی
نظریات متعددی برای بیان نحوه عملکرد بیهوش کننده های عمومی ارائه شده است چرا که عملکرد آنها را نمیتوان با یک نظریه واحد توضیح داد. در واقع این نظریات تنها آثار ایجاد شده با این بیهوش کننده ها را توصیف میکنند، بدون شرح اینکه چگونه این آثار ایجاد میگردند. به سبب اینکه ساختمان شیمیایی، خواص فیزیکوشیمیایی و آثار فارماکولوژیک این ترکیبات بسیار متفاوت است، پذیرفته شده است که آنها به طور غیر انتخابی سیستم اعصاب مرکزی را از طریق یک مکانیسم فیزیکوشیمیایی تضعیف مینمایند. یعنی اثر این مواد مدیون خواص شیمیایی بوده و با یک گیرنده فارماکولوژیک، تشکیل کمپلکس نمیدهند. به عبارت دیگر بیهوش کننده های عمومی داروهائی فاقد ویژگی ساختمانی هستند.
● مواد بیهوش کننده
مواد بیهوش کننده داروهائی هستند که سبب ایجاد بی دردی، از بین رفتن هوشیاری، شل شدن عضلات و فعالیت رفلکسی شده و این عمل را با تضعیف سیستم اعصاب مرکزی به طور غیر انتخابی و برگشت پذیر انجام میدهند. بیهوش کننده های عمومی به دو دسته بیهوش کننده های استنشاقی و داخل وریدی تقسیم میشوند معمولا این داروها را همراه با داروهای الحاقی تجویز می کنند.
● عملکرد مواد بیهوش کننده
نظریات موجود درباره عملکرد بیهوش کننده ها را میتوان به نظریات فیزیکی و نظریات بیوشیمیایی طبقهبندی نمود.
نظریات فیزیکی عمدتا بر اساس دو خاصیت فیزیکوشیمیایی مولکول ماده بیهوش کننده یعنی قابلیت قطبی شدن و حجم مولکول بنا نهاده شده است.
نظریات بیوشیمیایی بر پایه آثاری است که بیهوش کنندههای عمومی در سیستم های بیوشیمیایی ایجاد مینمایند. ولیکن، هیچ یک از این نظریات با شواهد تجربی بدون شبهه حمایت نشده است. چند تن از محققین پیشنهاد کرده اند که اثر اصلی که توسط بیهوش کننده های عمومی ایجاد میشود از تداخلات فیزیکی مانند تداخلاتی که سبب تغییرات همآرائی در ماکرومولکولها میگردد ناشی میشود و نقش دوم را تغییرات بیوشیمیایی داراست.
● نظریات فیزیکی
▪ نظریات چربی: این نظریه توسط میر در سال ۱۸۹۹ و اورتون در سال ۱۹۰۱ پیشنهاد شده است. در این نظریه چنین فرض شده است که اثر بیهوش کننده ها مستقیما به ضریب توزیع عامل بیهوش کننده بین روغن زیتون و آب بستگی دارد، به این ترتیب که، هر چه این ضریب بزرگتر باشد فعالیت بیهوش کنندگی دارو نیز بیشتر است. این نظریه صرفا بیانگر یک مسیر موازی بین حلالیت در چربی و اثر بیهوش کنندگی میباشد و در هر حال، نحوه اثر بیهوش کننده ها را توضیح نداد.
تعمیمی در نظریه اورتون- میر توسط ولینز در سال ۱۹۵۴ پیشنهاد شده است. طبق نظر او قدرت یک داروی بیهوشی نه فقط به غلظت آن در غشا بلکه به فضائی که اشغال میکند بستگی دارد. بیهوشی هنگامی رخ میدهد که در نتیجه جذب در یک ناحیه آب گریزی، بخشی از داروی بیهوشی که حجم آن دارای اهمیت است به درون فاز غشائی برسد. متعاقبا غشا با جذب مایع یا ایجاد ناهنجاری، منبسط شده و غشای دو لایه فسفولیپیدی سبب میشود که یا مستقیما هدایت یونی مهار شود و یا از تغییرات ضروری در همآرائی پروتئین های غشا که برای هدایت یونی لازم است جلوگیری میکند.
شواهدی مبنی بر اینکه محل اثر بیهوش کنندههای عمومی غشاست وجود دارد. تداخل این داروها با چربیها سبب آثار غیر اختصاصی بیهوشی عمومی میشود، در حالی که تداخل با پروتئین غشا دلیلی برای اثر انتخابی و ویژگی میباشد.
▪ نظریات محیط مائی
طبق نظر میر در سال ۱۹۶۱ و پاولینگ در سال ۱۹۶۱، محیطی که در سیستم اعصاب مرکزی برای بیهوشی مهم است، محیط چربی نبوده بلکه محیط مائی است. با در نظر گرفتن بعضی مواد مانند کلروفروم و گزنون که در محیط خارج از بدن بلورهای ریز هیدراته تشکیل میدهند، پاولینگ تاکید کرد که بلورهای مشابهی توسط مولکول های آب در مایع مغزی تشکیل میشود که" کلاتریت" نامیده میشود. این بلورها در اثر تشکیل پیوند مواد بیهوش کننده با زنجیره های جانبی پروتئین ها و دیگر مواد حل شده از طریق نیروهای واندروالس پایدار میشوند. این بلورهای ریز هیدراته هدایت پیامهای الکتریکی را که برای نگهداری هوشیاری لازم است تغییر میدهند. متعاقب این عمل تخدیر یا بیهوشی رخ میدهد.
میلر به طور مستقل پیشنهاد نمود که داروهای بیهوش کننده از طریق پایدار کردن غشای بافتهای تحریک شده با نظم دادن به مولکولهای آب در کوه یخ که بلورهای ریز کوچکتر از بلورهای ریز هیدراتها پاولینگ هستند، بیهوشی ایجاد مینمایند. حقایق متعددی این نظریات را رد میکند و هیچ شاهد تجربی مبنی بر تشکیل هیدراتها در بیهوشی وجود ندارد. بسیاری از داروهای بیهوش کننده نمیتوانند هیدرات تشکیل دهند. در دمای بدن هیدراتها پایدار نیستند. رابطه تشکیل هیدرات با قدرت داروی بیهوشی خیلی ضعیف تر از رابطه حلالیت در چربی و قدرت آن میباشد.
▪ نظریات بیوشیمیایی
مهمترین کوشش در زمینه بیوشیمی که برای توضیح بیهوشی عمومی انجام گرفته است نظربه مهار اکسایش است. کو استل "Quastel" در سال ۱۹۶۳ بیان کرد که داروهای بیهوشی برداشت مغزی اکسیژن را در آزمایشهای خارج بدنی مهار میکنند. برای مثال این مواد از اکسید شدن کوآنزیم NADH به NAD+(یا نیکوتینامید آدنین دی نوکلئوتید که سابقا دی فسفوپیریدین نوکلئوتید DPN نامیده میشد) جلوگیری مینمایند.
همچنین بیهوشکنندههای عمومی عملکرد چرخه اسید سیتریک را تضعیف میکنند زیرا NAD+ در دکربوکسیله کردن اکسایشی در چرخه اسید تری کربوکسیلیک (کربس) ضروری است.
از آنجا که اکسید شدن NADH توسط فسفریله شدن ADP به ATP کنترل میشود، میتوان نتیجه گرفت که بیهوش کنندههای عمومی باعث مهار فسفریله شدن اکسایشی نیز میشوند.
بنابراین، این پدیدهها، عامل ایجاد بیهوشی نبوده و تنها متعاقب آن ایجاد میشوند. بسیار محتمل است که کاهش برداشت مغزی اکسیژن، ناشی از کاهش فعالیت سیستم اعصاب مرکزی که در اثر بیهوشی ایجاد میگردد، باشد.